La autolesión: Una visión desde la Psicoterapia Humanista Integrativa
01/02/2016

- ¿Qué es la autolesión?
- ¿Autolesión o intento de suicidio?
- Autolesión y patrón de apego
- Autolesión y mandatos familiares
- Autolesión y afrontamiento
- Autolesión y los cinco niveles de funcionamiento
- ¿TCA al servicio del TLP?
Cuando el síntoma alimentario es una forma de autolesión ¿se considera entonces un TCA?
Bibliografía
Introducción
¿Qué son las autolesiones?, ¿para qué le sirven al paciente?, ¿qué función tienen en sus vidas?, ¿qué hay detrás de ellas?, qué papel juegan las emociones?, y el intento de suicidio, ¿se considera una autolesión?, ¿qué tipo de apego tienen estas personas?, ¿con qué trastornos se asocian más?, ¿pueden darse en población no clínica? Estas son algunas de las preguntas que surgieron al escoger el tema a tratar en la tesina. Trabajar con este tipo de pacientes integrando todo lo que el máster me ha ido aportando estos meses me ha permitido entender su sufrimiento y su funcionalidad. He tenido el privilegio de compartir con ellas su angustia, acompañarles en su dolor y comprobar cómo un vínculo fuerte y seguro con el terapeuta y un trabajo profundo a nivel emocional a través del cuerpo, posibilitan un cambio fuera del guión. En el camino de la redecisión, la autolesión se relega a otras alternativas más sanas y auténticas permitiendo un contacto real con uno mismo y el otro. Todo esto no hubiera sido posible sin la ayuda de los conocimientos aportados por el Análisis transaccional y la Gestalt, de los cuales me he servido durante el proceso seguido con ellas.
Con este trabajo pretendo profundizar en su mundo interno, la parte muchas veces oculta que llevan consigo, y desde una perspectiva más amplia que su simple clasificación diagnóstica, entender el entramado donde se forjan estas conductas y lo que las rodea para ayudarles en su manejo y en su camino hacia la autenticidad. Para ello, me valdré de los conocimientos adquiridos a lo largo del máster, así como de mi experiencia profesional con estas pacientes a nivel grupal e individual, poniendo ejemplos de ello y manteniendo en todo momento la confidencialidad.
Entendiendo la autolesión
¿Qué es la autolesión?
Como mencioné al inicio de este trabajo, la definición y concepto de autolesión han ido variando a lo largo de los años. Sus diversas manifestaciones y la disparidad de concepciones, hacen difícil la delimitación del término, su evaluación y manejo. Si revisamos la literatura encontramos diferentes nombres como por ejemplo: self- injurious behavior, self-harm, self wounding, etc. y en nuestro país se acuña con nombres como automutilación, autodaño o autolesión (Neder & Boheme, 2007). Una de las primeras definiciones fue la de Favazza (1996), quien la definió como “conducta deliberada destinada a producir daño físico directo en el cuerpo, sin la intención de provocar la muerte” (Walsh, 2007).
En un principio la autolesión se consideró un síntoma asociado al trastorno mental grave Graff y Mallin (1967, citado por Klonsky, 2007) y más tarde en los años 70 Favazza (citado por Nader & Boheme, 2003) afirmó que tenía que ser considerada como una categoría independiente, poniendo de relieve un debate que hasta la actualidad permanece vigente: ¿las autolesiones son una patología en sí misma o un síntoma asociado? Algunos autores y la APA (American Psycologist Association) se decantan por considerarlo como un síntoma asociado a otras patologías, no incluyéndose finalmente en la DSM-V las NSSI (non- suicidal self-injury), como se propuso durante su desarrollo (Selby 2012) y a las que me referiré de ahora en adelante con el término de “autolesiones”.
El aumento de su prevalencia en la adolescencia, fundamentalmente entre el sexo femenino (Muehlenkamp, Claes, Havertape, Plener 2012; Laye-Gindhu y Schonert-Reichl 2005), la aparición en población no clínica y la alarma social que esto supone (Lloyd-Richardson, Perrine, Dierker, Kelley, 2007, citado por Klomsky 2007) conllevaron el aumento de las investigaciones al respecto, dando lugar a clasificaciones y diferentes modelos ampliando la concepción del término; entre ellas, destacaría a Walsh (2006) porque con su definición hace referencia a la intencionalidad de la acción (“reducir la angustia”) y con su modelo biopsicosocial, pone de relevancia la dimensión emocional, la cual ha sido vital en mi trabajo desde la PHI.
Son muchos los cuadros clínicos que pueden presentar autolesiones (Braga y Gonzalvez, 2014; López- Ibor y Valdés 2002). Ahora bien, hay que diferenciar las que se dan en relación a un cuadro orgánico y/o psicótico como puede ser retraso mental, autismo, etc. que son de carácter estereotipado (predominan los golpes, tirones de pelo, etc.) de las que ocurren en relación con otros trastornos mentales. Los más prevalentes son los TLP o TCA (Jeppson, Richards, Hardman, Granley 2003), que son en los que me centraré a lo largo del trabajo. En estos últimos, los tipos de autolesión más frecuentes son los cortes, quemaduras, punciones, etc. y cobran un carácter impulsivo (Simeone y Favazza, 1995 citado por Villaroel, Jérez, Montenegro, Montes, Silva 2013), aunque en mi experiencia esto no tiene porqué ser así y pueden ser llevadas a cabo desde la planificación. En cualquier caso, lo que precede al acto son emociones intensas desagradables que tras el acto disminuyen dejando incluso un estado de alivio convirtiéndose así en un refuerzo negativo muy potente, por lo que tenderá a repetirse ante la misma sensación y/o situación.
¿Autolesión o intento de suicidio?
Lo aportado al final del punto anterior puede resultar confuso ya que la supervivencia en teoría es innata al ser humano, pero ¿y si en estas pacientes las autolesiones son una forma de permanecer en el aquí y ahora? Es necesario diferenciar entre conducta autolesiva no suicida (“autolesión”) e intento de suicidio porque en ocasiones se ha considerado lo mismo de forma incorrecta y tienen finalidades opuestas. En la primera vivir genera tal angustia que el deseo de quedarse y no saber cómo cambiar su situación les lleva a autolesionarse, y en la segunda hay un deseo e intención de morir pero su acción no llega a tener las consecuencias esperadas. Por otra parte, se ha estudiado que las autolesiones pueden ser un factor añadido de riesgo de suicidio y me parece interesante aportar el dato siguiente: la combinación de TLP junto con la Bulimia Nerviosa supone un riesgo para las conductas de intento suicidio, mientras que en el TLP junto con la Anorexia Nerviosa son más frecuentes las autolesiones no suicidas (Chen, Brown, Harned, Linehan 2009).
De acuerdo con Dolores Mosquera (2008), a través del trabajo directo con estas pacientes he podido comprobar que la autolesión es una forma de sobrevivir, “con la intención de tolerar un estado emocional que no puede ser contenido o expresado de otra manera” (p.8) llevando a la persona a un estado de calma subjetiva, contribuyendo así a la permanencia en el guión, la interrupción del ciclo, la aparición de emociones parásitas, confirmación de mandatos, etc. como iremos viendo en secciones posteriores.
Como terapeutas se supone que hay que estar preparados ante un intento de suicidio de una paciente o el suicidio de esta, pero cuando llega ese momento es inevitable que nuestros miedos afloren ¿no vi las señales, que faltó por hacer, etc.? Es necesario escucharse y darse tiempo, pues seguro que hemos hecho todo lo que podíamos, también tendremos que escucharnos para ver si estamos entrando en el rol de salvador y ver qué parte de nosotros está jugando. De cualquier modo, para nosotros como terapeutas supone una pérdida que tendrá que trabajarse como duelo si llegan a consumar su acto. Es importante darle la relevancia que esto tiene y cuidarse el tiempo necesario para poder seguir haciendo un buen trabajo sin contagiar el trabajo de otras pacientes por nuestro propio proceso. En un momento como este vivido hace unos meses, donde una paciente casi consuma su acto de una forma muy dramática para todos, el marco de la PHI me permitió darme el espacio como terapeuta y no solo como persona para sentir el dolor generado por una noticia así. Saber que no es censurable que el terapeuta llore, que puede incluso compartirlo con sus pacientes cuando estas lloran a su compañera, siempre dentro de los límites donde podamos seguir cuidando de ellas que es lo más importante pues estamos para ellas en ese momento. Para mí fue importantísimo no sentir obligaciones como “tienes que poder” “el terapeuta no puede dejarse invadir por sus emociones ante un paciente” “el terapeuta tiene que mantener siempre una distancia emocional”. Poder mostrarles cómo nos sentirnos es una forma de transmitirles que eso está permitido y que lo vayan incorporando en su funcionamiento, es una forma de transmitirles esa autenticidad que pretendemos que ellas mismas consigan para que se permitan expresar aquello que necesitan.
Autolesión en pacientes con Trastorno Límite de la Personalidad (TLP) y Trastorno de la conducta alimentaria (TCA)
La comorbilidad observada entre ambas patologías merece una mención asociada en este apartado; ¿es el TCA una expresión del TLP? ¿Qué relación hay entre ellas? Creo pertinente el desarrollo de futuras investigaciones al respecto ya que en mi experiencia en el manejo de ambas, el TCA puede ser secundario al TLP. Durante mi trabajo, la profundización en sus estilos de apego y afrontamiento, abrió la puerta a trabajar cómo ambos se relacionan en la regulación de sus emociones, y en las decisiones tomadas conformando su guión de vida. Entiendo las autolesiones como una decisión dentro de ese guión que hacen difícil poder salir de él, alentado creencias, rigiéndose por mandatos y como el mismo guión, cumpliendo una función adaptativa de supervivencia.
Autolesión y patrón de apego
A través de la Teoría del Apego de Ainsworth y Bowlby, podemos entender cómo los estilos de apego influyen en el sistema de regulación emocional de la persona (Mikulincer y Shaver 2008 citado por Braga y Gonzalveç 2014) como veremos en este apartado.
De los tipos de apego descritos por Ainsworth (Instituto Galene de Psicoterapia, Módulo de apego y desarrollo evolutivo) el tipo inseguro/ ambivalente es el que se encuentra con mayor frecuencia en los TLP (Chías) y en los TCA (Eckerd, 2005 citado por Botella i García del Cid y Grañó i Solé 2008) aunque en estos últimos existe más confusión, siendo el patrón evitativo también muy frecuente. A lo largo de mis sesiones de terapia con pacientes con TCA, son muchas las muestras que dan de cómo vinculan debido a la herida que llevan en su estado yo niña provoca por esos patrones; en relación al patrón ambivalente la instrusividad e inconsistencia de su figura de apego, provoca una fuerte angustia, ansiedad e inseguridad de la disponibilidad del otro y falta de confianza en la relación, tendiendo a la misma ambivalencia que introyectaron: “te quiero y te odio” es un claro ejemplo de lo que me ha ocurrido en sesión. Algo que me ayuda a identificar a estas pacientes y este tipo de apego es la inestabilidad general que manifiestan en todas las esferas de su vida: interrumpen abruptamente sus actividades, cambian de grupo de amigos, presentan poca constancia en sus rutinas, etc. Aunque no lo muestren desde el primer momento, se vinculan de forma dependiente (“no sé cuando mamá se va a ir y necesito estar cerca de ella para evitar que me abandone”), por ello buscan incesantemente al otro para no ser abandonados (tanto en la realidad como en su fantasía, Mosquera 2004); tienen la necesidad de manipular para conseguir lo que quieren porque no han aprendido los límites adecuados, por ello las relaciones son vividas como fuente de ansiedad y conflicto. Su patrón de apego les dificultó aprender a relacionarse de forma segura y es en la interacción con el otro donde aprendemos a regular nuestras emociones. Aprendieron que el otro era un objeto para satisfacer sus necesidades. Si el otro no cumple con esto, vuelcan en él su P1- (Instituto Galene de Psicoterapia, módulo 17. Estructuras límite). Una muestra de ello es su enfado hacia nosotros como terapeutas cuando intentamos cuidarlas poniéndoles unos límites que nunca les pusieron y a la vez transmitirles amor, comprensión y cercanía. Vinculan con nosotros como aprendieron a vincular con su “madre” (figura de apego) y constantemente ponen a prueba si vamos a estar disponibles o no, por lo que para ellas somos o la “madre buena” o la “madre mala” y nos pondrán a prueba intentando que las abandonemos y así confirmar inconscientemente su guión de vida: por ejemplo que no son dignas de amor. Es así como viven sus relaciones y todo ello favorece su característica “montaña rusa emocional” con la que viven y que dificulta la adecuada gestión de sus emociones.
Como vimos en el punto anterior, si las autolesiones sobrevienen cuando estas son insoportables para las pacientes con el fin de reestablecer un estado emocional más tolerable para ellas, y el patrón de apego ambivalente se relaciona con la presencia de angustia y ansiedad elevada, podríamos decir que existe una relación entre la ansiedad originada por la crianza en un apego inseguro y la conducta autolesiva (Gormeley y McNiel, 2010). Por otra parte se asume una mayor prevalencia de apego inseguro/ambivalente en individuos con autolesiones en comparación con los que no las llevan a cabo (Braga y Gonçálvez, 2014).
Aún recuerdo cómo una de ellas me contaba la ansiedad insoportable que sintió ante la actitud pasiva de su madre mientras le contaba cómo le había ido el día en el centro de tratamiento y luego la actitud invasiva de esta, diciéndole lo que tenía que hacer referente a otra situación. La ansiedad fue solo el inicio, después vino la rabia y por el último el miedo profundo al abandono por haber expresado su rabia. Todo esto le llevó a arañarse el antebrazo hasta producirse una herida. La paciente llevaba meses en terapia, y puede parecer que bajo las normas de obligado cumplimiento esto no debería ocurrir; pero hay que tener en cuenta que al inicio del proceso terapéutico ante este mismo acontecimiento la paciente se producía las lesiones con una cuchilla, siendo más impulsivas y descontroladas. Aunque al inicio se les transmitan estas normas, hay que tener en cuenta que la autolesión las regula, cumple una función adaptativa para ellas (en este caso el miedo al abandono precedía a la sensación de vacío y a una desconexión de la realidad de forma que la autolesión le hacía sentir, la conectaba con estar viva). Por ello considero que es importante no censurar este acto si no transmitirles que de la misma manera que existe ese método que tantas veces les ha salvado pueden aprender formas diferentes de conseguir lo mismo, aunque eso les va a suponer un miedo al que haremos frente juntas.
Por lo tanto, que la paciente deje de agredirse impulsivamente con un cútter y lo haga con excoriaciones en la piel, incluso muchas veces de forma planificada para pasar después a arañar cojines (que sería el objetivo), es algo que hay que reforzar y no invalidar. No hacerlo, le podría conectar con su fantasía a ser abandonados por nosotros si no cumplen las normas y con su creencia de “no soy apta”, ya que muchas veces piensan que no son capaces de no agredirse y efectivamente así es. Necesitan tiempo para confiar en sí mismas y arriesgarse a confiar en lo que le ofrecemos, conocer otras formas de alivio, quizá no tan inmediatas a corto plazo pero con un gran beneficio a largo plazo: aprender a cuidarse, algo nuevo para ellas.
En mi experiencia, cuidar desde el primer momento el vínculo con ellas ha sido fundamental para que confíen en la relación y en el proceso, transmitiéndoles mucho amor por ser quiénes son y haciéndoles entender que esta vez no van a estar solas si se muestran dolidas y enfadadas, que no nos vamos a ir aunque se empeñen en alejarnos y que somos para ellas un “objeto constante” en el camino del reparentamiento positivo.
Autolesiones y mandatos familiares
Si el tipo de apego inseguro/ambivalente es un factor predisponente para las autolesiones, los mandatos derivados de este patrón también lo serán y por ello deben ser tenidos en cuenta desde el inicio del proceso terapéutico. Conocerlos y ver qué papel juegan en su guión les ayuda a salir de la niña que los integró e ir posicionándose con mayor frecuencia en su adulto para desactivarlos (IGP, módulo Análisis Transaccional II, p. 25).
Durante su crecimiento no han aprendido a verse, a saber quiénes son, así que su imagen oscilará en función de las opiniones que crea que los demás tienen sobre ellas. Su baja autoestima, autocrítica elevada y negativismo extremo suelen estar al servicio del guión, pues no pueden llevar a cabo su impulsor “complace” con el que tantas veces tienen que lidiar, ya que su impulsividad y torbellino emocional lo dificulta; de esta forma la frustración y culpa les invaden con frecuencia. A menudo veo en ellas ese “no sientas lo que sientes” con la creencia de “si siento esto mamá no me querrá”. Cuando sus emociones descontroladas hacen que exploten contra el otro, la culpa que aparece es doble: por un lado sienten emociones “no permitidas”, y por otro no consiguen reprimirlas siguiendo el “no seas tú mismo” y complace al otro, es decir, “no expreses”. Todo ello va acumulando tensión emocional originada por la angustia de no saber manejar situaciones, relaciones, etc. hasta que la autolesión es la forma de poder seguir “tragando” todo aquello que les disgusta.
Otras veces, la autolesión está en relación con el “no te acerques”. Aprendieron que “mamá” no siempre estaba disponible y que en ocasiones sus necesidades no iban a ser satisfechas; aunque no por ello dejaron de necesitarla e intentar obtener sus caricias, cuando las tenían no siempre las querían por el miedo de no saber cuando las iban a “abandonar”. Así que su desconfianza hace que por un lado necesiten mantenerte a su lado y a la vez intenten que permanezcas lejos como forma de protección del daño emocional que supondría sentirse solas de nuevo. Como vemos, el malestar en las relaciones interpersonales es un rasgo frecuente que cuando les sobrepasa a nivel de recursos iniciaría de nuevo el ciclo de ansiedad- miedo al abandono- autolesión – alivio – y vuelta a empezar, permaneciendo así en el guión de muchas de ellas: “no soy digna de amor”. Una paciente se me acercó y con una actitud corporal encogida, con un tono de voz muy bajo y con lágrimas en los ojos y me preguntó que si la podía atender. Dándole su espacio y transmitiéndole “eres importante” (en contra de su mandato “no eres importante”), nos sentamos y acercándome mucho a ella, pues sabía que nuestro vínculo lo permitía, le pregunté qué necesitaba. Explotó a llorar tapándose la cara. Atenta a su expresión corporal le pedí permiso para cogerle las manos transmitiéndole que llorar está bien, y que me gustaría que no tuviera vergüenza por hacerlo. Llorar era la expresión de una emoción no permitida en casa, así que la acompañé validándola en su emoción y abrazándola le transmití el permiso para que esta vez pudiera llorar sin sentirse mal por ello. Una vez se desahogó, pudo contarme que se había autolesionado en los muslos porque no soportaba el rechazo que sentía de sus compañeras. Vimos cómo era esa sensación, dónde la situaba en su cuerpo y si le recordaba a algo familiar. Después de un rato de estar con ella, verbalizó que se sentía mal porque a veces no se portaba bien con sus compañeras, que de repente “se apoderaban de ella unas sensaciones que no podía evitar y que odiaba a todo el mundo aunque en el fondo quería que estuvieran con ella pero que cómo la iban a querer siendo como era”. Vimos como ese “portarse mal con sus compañeras” era consecuente a sentirse criticada o no tenida en cuenta y que la emoción que predominaba inmediatamente era la rabia por sentirse rechazada (sensación con la que convivía desde pequeña).
Ante situaciones parecidas meses antes, la paciente proyectaba su miedo a través de la rabia, viéndose inmersa en diferentes conflictos con sus compañeras o se autolesionaba desde la rabia sin comprender qué parte de responsabilidad tenía ella a nivel relacional; ahora la paciente no sólo conectaba con su tristeza si no que el foco de atención se dirigía a ella y no tanto al otro, lo que permitía el trabajo de análisis desde el adulto y validación de su niña para el aprendizaje de una adecuada gestión emocional.
Otro de los mandatos frecuentes en algunas de ellas es “no seas sana”. De pequeñas sus madres las solían atender más cuando no se encontraban bien, eran madres muy atentas en todo lo relacionado con las enfermedades y no lo fueron tanto con su estado saludable. Aprendieron que para que “mamá” me quiera tengo que estar enferma, así que he visto el esfuerzo que supone la lucha entre una parte de ellas que quiere cuidarse, y la otra que se resiste a hacerlo. Cuando una de ellas fue capaz de controlar las autolesiones y ello suponía un avance importante en su proceso, el miedo a perder la atención y el amor de “mamá” le hizo volver a hacerse daño. El que en ese momento ella hubiera trabajado parte de sus mandatos y guión de vida le permitió darse cuenta de para qué lo había hecho y cuál era su finalidad. Al día siguiente lo contó nada más comenzar la sesión y pidió ayuda al grupo. Esto es un ejemplo de cómo empezar a salir del patrón (esta vez no sufrió en silencio, fue consciente del para qué lo hizo, más allá de calmar su miedo y pidió ayuda al grupo). Una forma diferente de autolesión en este caso sería el de una paciente que recurre a la restricción y/o vómito recurrente como forma de dañar su cuerpo físicamente y permanecer así en un pobre estado de salud para mantener con ello el amor de “mamá”. En este caso la conducta no tenía ese carácter impulsivo que mencioné en la definición de autolesión (esto se concreta más en apartados posteriores), pero sí la incluyo como ejemplo de cómo su intención (aunque en un principio inconsciente) es la de seguir dañando su cuerpo ya que el daño significa esa ansiada cercanía del otro.
Autolesiones y afrontamiento
Para el Psicoanálisis las estructuras límites se quedaron fijadas en la etapa que va desde los 18 meses a los 2-3 años de edad (IGP, módulo de Psicopatología, p. 14), etapa donde comienzan a expresar lo que quieren, lo que desean así como a darse cuenta del efecto que su conducta produce en el otro. Quedarse fijados aquí y criarse dentro del apego ambivalente no les permitió identificar unos límites emocionales, físicos y psicológicos adecuados (Mosquera, 2004), ni tener el apoyo fundamental para sentirse seguras de ellas mismas. En contra de su apariencia, interiormente son niñas inseguras y frágiles que tienden a huir y a quedarse con la emoción hasta que esta les desborda, necesitando recurrir a una vía de escape que las alivie como puede ser la autolesión. Este modo de afrontar las situaciones sin dirigir la acción al problema es lo que se entiende por el afrontamiento de tipo evitativo que según Evans (2005), Castro, Kirchner, Planellas (2013) estaría asociado a la conducta autolesiva. Creo relevante una mayor profundización sobre el tema de cara a investigaciones futuras.
Desde la Gestalt, este tipo de afrontamiento que está en relación con la autolesión puede entenderse como el mecanismo de defensa llamado “retroflexión” (IGP, Módulo de Gestalt II). Cuando las pacientes no tienen lo que quieren, o se sienten impotentes ante un conflicto dado, etc. sienten que hagan lo que hagan, la situación no va a cambiar o que la posible solución no va a ser efectiva. Esto no solo será un precipitan de su angustia emocional si no que a nivel profundo esta situación posiblemente las conecte con unas necesidades arcaicas legítimas insatisfechas (IGP, Módulo de técnicas de trabajo emocional en psicoterapia) que no saben identificar pero que sí producen un gran dolor del que intentarán defenderse. Lo harán sin contactar de forma auténtica con sus necesidades interrumpiendo el ciclo de la experiencia a través de este mecanismo y dirigiendo su angustia hacia sí mismos en forma de autolesión.
Con el proceso terapéutico seguido con ellas, utilizar el ciclo de la experiencia aplicado a situaciones diarias les proporciona un nuevo escenario donde empezar a identificar qué es lo que realmente quieren evitar cuando llevan a cabo la acción de lesionarse en lugar de la acción natural derivada de la sensación original, para el ciclo donde se encontraban en ese momento. Un ejemplo de ello sería el caso de una paciente que sentía fuertes palpitaciones en el pecho y era consciente de que se estaba poniendo nerviosa porque le desagradó el comentario que había hecho su hermana y necesitaba una disculpa por su parte. Podía haberse acercado a ella y pedirla pero sin embargo se sentó en una esquina del sofá y comenzó a rascarse las manos compulsivamente hasta que el dolor por la irritación le hizo parar.
Desde el AT también podemos entender la autolesión como una forma de afrontamiento pasivo. Puede parecer que llevar a cabo una acción como esta no es coherente con la pasividad pero se considera como tal porque su finalidad no está orientada a solucionar la situación o conflicto si no a reducir las emociones insoportable que esa situación genera (IGP, módulo de Análisis transaccional I).
Por otra parte, los síntomas disociativos que pueden darse en estas pacientes son mecanismos de afrontamiento defensivos que se ponen en marcha como forma de bloquear algo intolerable; les permite convertirse en espectadores de lo que les rodea desconectando la parte emocional que no pueden manejar; ver su cuerpo desde fuera o mirarse en el espejo contemplando las dos mitades de su cara de dos formas distintas son algunos de los ejemplos que puedo contar. Cuando la disociación conlleva a la sensación de “no sentirse vivo” y estar desconectados de su cuerpo la autolesión les ayuda a reconectar con él y el momento presente a través de la sensación de dolor y la respuesta que su cuerpo emite tras una acción provocada por ellos (por ejemplo la visión de la sangre que el cuerpo emana tras infligirse un corte o clavarse un objeto).
Autolesión y los cinco niveles de funcionamiento
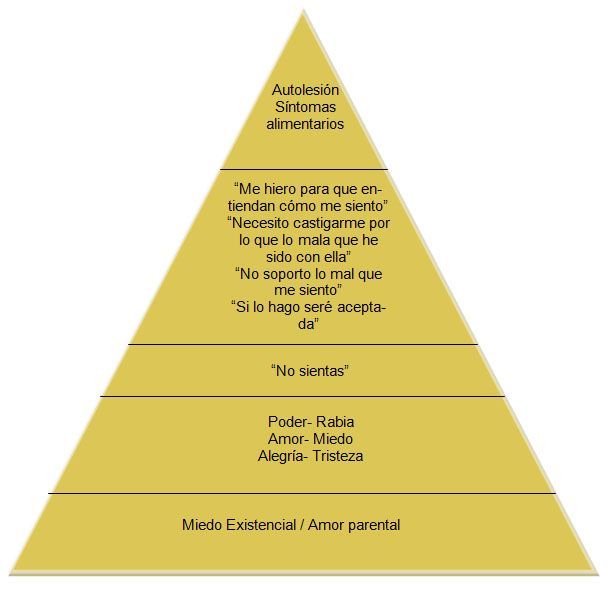
Basado en el modelo de Zurita (IGP, Módulo Los 5 niveles de integración. Relación terapéutica y técnicas básicas)
Basado en el modelo de Zurita (IGP, Módulo Los 5 niveles de integración. Relación terapéutica y técnicas básicas)
He hecho referencia en varias ocasiones al miedo que tienen estas pacientes a sentirse abandonadas o a ser “tragadas” (miedo existencial) ante la falta de amor que percibieron o el exceso incoherente de este, y atenderlo como la piedra angular sobre la que se apoya su funcionamiento y por ende la conducta que generan ha sido muy importante en el proceso con ellas. Este miedo no es algo que se pueda ver a priori porque muchas veces no son conscientes y han trabajado mucho para ocultarlo e intentar no sentirlo. Como en todo proceso conectar con él y estar dispuesto a enfrentarlo requiere bajar a unas profundidades que generan más miedo si cabe, así que sólo a través de un vínculo seguro y el contacto con ellas a modo de “contenedor emocional” es como he podido acceder a él. Es cuando siento ese privilegio de que la paciente te deja que le acompañes hasta aquí, la conexión que había se multiplica y la sintonía y el contacto es el vehículo a través del cual su niña se abre y te cuenta cuánto miedo tiene, tanto que cree que si la sueltas “no podrá soportarlo”, que sentir ese miedo la conecta con un vacío tan grande que cree que va a morir. Darle permiso para gritar ese miedo, de llorarlo dándole un soporte físico (nuestro cuerpo) hablándole a su niña en su mismo idioma, validando ese miedo y todas las emociones que lo ocultaban, me ha servido para que puedan expresarlo desde lo más profundo de su ser en una situación reparadora para ellas.
Llegar hasta aquí no es nada fácil. Como he dicho el miedo normalmente está oculto tras otras emociones que hay que trabajar primero para que el último nivel sea accesible y la paciente tenga recursos para hacerle frente. Algunas son más fáciles de ver a nivel social y familiar y son por las que sus allegados etiquetan a estas pacientes, en algunos casos de forma peyorativa debido a la poca conciencia de lo que en realidad les pasa. Etiquetas como “insoportable”, “imposible de manejar”, “lo hace para llamar la atención”, “no le viene nada bien”, “de repente explota y es otra”, son algunos ejemplos. La “montaña rusa emocional” en la que viven y la hipersensibilidad al daño que han desarrollado, general cambios bruscos de humos y que las emociones sean extremas. La rabia tomaría un papel relevante llegando a funcionar como emoción “parásita” en algunos casos. Escojo esta de entre las demás no sólo porque es la que con más frecuencia he podido ver en ellas si no porque es la que se activa cuando “la necesidad de amar no es satisfecha o es frustrada” (IGP. módulo de Psicopatología, p.16): como hemos ido viendo el vínculo de estas pacientes ha sido frustrado por la falta de amor percibida y la falta de disponibilidad del referente para que las niñas pudieran amarla. Esto provoca una desconfianza hacia el entorno que, unido a su alta sensibilidad al daño, les hace estar constantemente en un estado de alerta tal, que pueden percibir situaciones como amenazantes cuando en realidad no lo son. La rabia surge entonces como mecanismo defensivo porque no les enseñaron los recursos necesarios para hacerle frente. En otras situaciones tenderán a acumularla para no expresarla por temor al rechazo, y en ocasiones esto les lleva a conductas impulsivas como la autolesión, el consumo de cannabis, compra de ropa, y síntomas alimentarios entre otros, como vía de escape para no contactar con ella.
Pero también la rabia puede ser parásita de otras emociones. Para ellas es más fácil digerir el enfado que la tristeza, pues ante el primero pueden “estallar” y ante la segunda se sienten vulnerables y el miedo crece. Han aprendido que a través de la ira, generan una reacción en el entorno, normalmente “mamá responde” (la respuesta a veces no es la que transmite calma o amor pero “es mejor una caricia negativa que ninguna” (IGP módulo de Análisis Transaccional I); pero con la tristeza han aprendido que llorar no sirve o “no deben” hacerlo porque se arriesgan a perder el amor de “mamá”; esta no les enseñó a canalizarla con las vías naturales para hacerlo como es el llanto, ni fueron atendidas las veces que lo hicieron. Imaginad una niña en su día a día que ante un desencuentro con su mejor amiga no puede ponerse triste porque no le transmiten que es lo natural hacerlo; una niña que está triste porque sus papás están trabajando cuando llega del colegio y cuando les cuenta que les gustaría pasar tiempo con ellos obtiene un “y qué quieres que hagamos, no se puede hacer otra cosa ¿Y para qué lloras?, ¿qué solucionas así?, qué tontería que ahora te pongas así por eso”. A lo largo de la vida de una niña son muchas las situaciones que pueden provocar que no se sientan aceptadas y necesita un referente que valide su emoción y que le enseñe qué hacer con ella (en nuestra labor como terapeuta este es uno de nuestros propósitos). Lo opuesto tiene como resultado una represión de la tristeza enmascarada por otra emoción o un sentir desbordante cuando es imposible ocultarla por más tiempo con el consecuente torbellino emocional que tienen.
Durante las sesiones con ellas, he podido trabajar en profundidad estas dos emociones y ver cuán enterrada estaba esta tristeza. Este fue el caso de una paciente que durante varias semanas persistía en su enfado y en dirigir su rabia hacia mí por diferentes razones, todas ellas en relación a pautas del tratamiento. Considero muy importante argumentar las razones por las que tomábamos cada una de las decisiones y que ellas sean parte activa de todo el proceso ya que en su guión de vida muchas sienten que no son tenidas en cuenta y ahora hay que transmitirles que sí lo son. En las primeras sesiones uno de los objetivos dentro del establecimiento del vínculo terapéutico fue validar esta emoción transmitiéndole que entendía su rabia a la vez que le aportaba información: “entiendo que estés enfadada porque no puedes ir sola al cumpleaños, llevas esperándolo mucho tiempo y sé la ilusión que te hace, es lógico que no te guste esta decisión. También sabes que ir sola puede exponerte a situaciones que no van a ayudarte a cumplir con ciertas pautas del tratamiento de las que necesitas responsabilizarte y eso tampoco te hará sentir bien después. Ya estás enfrentándote a demasiadas cosas difíciles y estás luchando muy duro todos los días como para exponerte a algo para lo que puede que no estés preparada, pues no es necesario que te cargues con una responsabilidad así. ¿Qué te parece lo que te estoy diciendo?” Con esta intervención no sólo le pedimos su opinión, si no que validamos su enfado, no nos sentimos mal porque lo exprese, si no que le estamos ofreciendo comprensión, empatía y un modelo de cuidado desde el que pueda aprender a cuidarse. Cuando ofreces esto y conectas de verdad con su niña que está triste porque se va a perder una fiesta, viendo más allá de la adolescente que tiene que luchar por no sentirse “aplastada” por una autoridad y que no sabe que puede sentirse triste y expresarlo, finalmente son ellas las que dicen: “sé que si fuera sola no sabría cuidarme todavía”. Y lo que era un límite “impuesto” se convierte en una decisión de ambas; con ello el vínculo se potencia porque sienten que les hemos puesto ese límite que nadie les supo dar a través del respeto y del amor.
Pasado un tiempo el enfado seguía presente por diferentes razones y desde el principio le di su espacio para que expresara su sentir, pues era mucha la rabia acumulada que proyectaba y entendí que no era rabia de ese momento, si no que era su niña la que hablaba escondida detrás de una adolescente enfadada y con mucho poder sobre los demás, para no sentir la tristeza tan grande con la que conectaba. Pasado el tiempo le devolví que era tanta la rabia que tenía que me sentía triste al sentir todo el daño que le habían hecho y el dolor que expresaban sus ojos, que podía notar en mi pecho lo sola que se sentía. Con ello estaba siendo un espejo para ella a la vez que le enseñaba en qué parte del cuerpo puede sentirse la tristeza y cómo puede verse. También era otro mensaje directo a su niña para acariciar esa emoción y que se hiciera lo suficientemente grande en su interior de forma que no pudiera seguir tapándola y poder trabajarla en ese momento. Mi contratransferencia generó de forma inmediata un cambio en su expresión corporal, pues no se esperaba una respuesta así, si no que me enfadara; estaba jugando al “acorralado” para conseguir su objetivo (era lo que acostumbra a hacer con los demás) y mi respuesta fue totalmente otra. Después de quedarse mirándome fijamente en silencio, sin ningún tipo de expresión comenzó a llorar desconsoladamente. Esta fue la primera vez que se permitió llorar, y tras esta vinieron muchas más, cada vez su niña se escondía menos y necesitaba salir más; en nuestro vínculo encontró el escenario donde aprender a mostrarse para luego hacerlo con los demás.
Trabajar a nivel emocional con ella e ir elaborando juntas su “mapa de funcionamiento” fue de gran ayuda. Una de las cosas que más le sirvieron fue pararse a escucharse cada vez que la rabia aparecía y ver si detrás estaba de nuevo la tristeza (en su caso esto constituía un patrón). Puedo contaros que acompañarla en este crecimiento fue tan maravilloso que me emociona recordarlo. Otra de las emociones que utilizaba a menudo y que estaba más aceptada a nivel social era el poder. Funcionar por metas y lograrlas es otra manera de no contactar con los verdaderos sentimientos. En ella el poder era equivalente a “ser fuerte”, lo opuesto a “ser débil” y por lo tanto alguien que “no debe llorar”. Trabajar su tristeza a la vez que apoyarla y validar sus logros fue una forma de adquirir un nuevo sentido de poder para ella.
La alegría y el amor en estas pacientes también suelen situarse en los extremos: están muy alegres y repentinamente decaídas, pues utilizan su alegría para ser aceptadas por el otro pero en realidad no es así como se sienten (constantemente les sobreviene el miedo) y aman mucho y al minuto siguiente odian (pues como he dicho anteriormente no se fían de los demás). Una de ellas después de llevar tiempo en terapia me decía “si en realidad sé que intentas cuidarme, pero es que de repente me enfadas tanto que tengo ganas hasta de pegarte… ahora sé que soy yo y mis emociones…estoy empezando a comprenderlas y eso está bien, pero a la vez es difícil”. Esta paciente había logrado escucharse y estaba empezando a saber controlarse emocionalmente. Había descubierto que seguir la sugerencia de acercarse a una compañera o a uno de los terapeutas justo antes de desbordarse hacía disminuir la intensidad de su malestar; es decir estaba aprendiendo a salir de su patrón, donde “no sientas porque serás débil y entonces te harán daño” “no sientas rabia porque si lo haces eres mala” etc, estaba siendo sustituido por una conducta alternativa a hacerse daño a ella o al otro. Enseñarle a ponerle nombre a lo que sentía, que pudiera reconocer qué emoción la estaba alterando en cada momento y darle permiso para expresarla conteniéndola emocional y físicamente cuando se desbordaba, le ayudó a controlar más la impulsividad de la que hacía gala cuando se sentía herida (la utilizan como mecanismo defensivo para no sentir o para dañar al otro) mantenido una estabilidad emocional cada vez mayor.
En el siguiente nivel nos encontramos con el pensamiento que justifica y precede en este caso a la conducta autolesiva y a través del cual podemos entender las diferentes finalidades que puede tener autolesionarse (incluyo aquí los síntomas alimentarios, porque también se explican desde el modelo que estamos viendo). Por lo tanto, las finalidades van desde el castigo “Necesito castigarme por lo mala que he sido con ella”, pasando por el alivio emocional “No soporto lo mal que me siento y hacerlo me hace sentir mejor”, la necesidad de expresar algo para lo que no se encuentran palabras “Me hiero para que entiendan cómo me siento”, la necesidad de complacer “Si sigo bajando de peso les gustaré más y seré aceptada”, llegando en ocasiones a autolesionarse con la finalidad de “sentirse vivo” (como vimos anteriormente esto puede darse en pacientes con síntomas disociativos a las cuales la autolesión las conecta de nuevo con su cuerpo).
Estos son algunos ejemplos que reflejan como el no tener las habilidades para comprender lo que pasa en sus niveles inferiores de funcionamiento recurren a la acción que tiene un refuerzo inmediato de alivio. Al contrario del dolor emocional generado por su inestabilidad y las consecuencias a nivel social que esto tiene, el dolor físico sí lo pueden entender: son ellas las que cogen la cuchilla, son ellas las que se queman, y son ellas las que se curan después o no; en definitiva son ellas las que deciden y controlan ahora sí, esa situación. En su día a día se sienten arrolladas por sus emociones sin que puedan hacer nada, los conflictos en los que se sumergen a menudo sin saber cómo ni por qué y la culpa que después aparece, convierten a la autolesión en una forma de controlar una situación dándole sensación de seguridad y alejándolas de aprender conductas alternativas porque el refuerzo de su acción es demasiado potente como para dejarla de lado: “prefiero el daño que yo me hago que el que me puedan hacer ellos”, “me guardé una de las cuchillas que me dijiste que le diera a mi madre por si acaso”. Ese “por si acaso” muestra la seguridad que les da recurrir al daño ante una situación que no sepan controlar, y la sensación de seguridad favorece a la de control “no soy capaz de controlar mi rabia pero esto sí lo puedo controlar” es otro de sus argumentos. Así que otro de los objetivos con ellas es enseñarles cómo conseguir ese alivio, quizá de una forma menos inmediata, pero sin que suponga un daño para ellas. Por eso la regla de no herirse ni a ellas ni a otros les recuerda que si continúan en ese camino las emociones verdaderas seguirán dormidas y no podremos trabajarlas.
Como antes expliqué, esto no quiere decir que nunca vayan a recurrir a lo ya aprendido sobre todo cuando empezamos a trabajar los niveles inferiores, así que será un trabajo diario hacerles presente la importancia no solo del beneficio de cuidarse, si no ofrecerle un camino para hacerlo. Otra de las situaciones donde pueden recurrir a la autolesión una vez avanzado el proceso es por el sentimiento de culpa que les genera seguir haciéndose daño entrando en un círculo difícil de romper: culpa, necesidad de castigo- autolesión- culpa- tregua o vuelta a empezar (Roth 2003).
La culpa llega a ser tan grande en algunos momentos que puede instaurar la creencia de “eres mala” bajo el mandato “no expreses”. Este el caso de una paciente ingresada que tras desbordarse emocionalmente a diario, del trabajo emocional que se hacía para que expresara su rabia y tristeza (mordiendo y gritando con una toalla, golpeando cojines, el reconfortamiento posterior, etc) y la contención física que precisaba para cesar de arañarse y golpearse, tuvo que ser derivada para estabilizarla. Durante las sesiones grupales que tuvimos a los pocos meses de su vuelta observé cómo su conducta había cambiado: se mostraba mucho más callada, lloraba a solas e intentaba no ser vista cuando estaba con gente. Antes se defendía con rabia haciéndose mucho daño, sin embargo ahora intercalaba el silencio con el llanto cuando se enfadaba. Me di cuenta que este último procedía de su niña abandonada y que el silencio provenía de la rabia sentida y que ya “no estaba dispuesta a expresar”. Fueron varias sesiones en las que se mostraba muy enfada con sus padres y se debatía entre no “querer o poder hablar” y la necesidad de hacerlo. Fuimos viendo qué pasaba con la rabia y para qué había decidido guardarla: “nunca más volveré a hacer daño a nadie con ella”, “fui castigada por expresarla” (refiriéndose a su traslado). Este mensaje me generó una punzada en el estómago; cuánto dolor, cuánta soledad; esta niña había entendido que expresar su rabia aunque hubiera sido de forma sana con nuestra contención había supuesto un nuevo castigo para ella (su derivación, o lo que era lo mismo para ella, de nuevo su abandono). La culpa que tenía era inmensa, pero a la vez el sentirse traicionada aumentaba cada vez más esa rabia que no se permitía expresar y que conforme pasaban los días la desestabilizaban más, tanto que a modo de auxilio y ahora sí, llorando verbalizó “da igual, cuando salga de aquí vuelvo a lo de antes y ya está, es lo que quiero (refiriéndose al consumo de sustancias nocivas)”. Ambas sabíamos que eso iba a ser el precedente de recurrir de nuevo a las autolesiones y había que canalizarlo en sesión para evitarlo.
Analizar cómo fue realmente esa situación que vivió meses antes desde su adulto para desculpabilizarla no era suficiente aunque sí necesario, para que tanto mi figura de terapeuta y su adulta protegieran a la niña que saldría en momentos posteriores de la sesión; toda su expresión corporal y sobre todo sus ojos eran los de una niña triste y contradecían a su “no quiero hablar”. Desde la sintonía, el vínculo que había entre ambas, sabía que podía utilizar ciertos mensajes que atacaran directamente su herida para romper su silencio. Sabía que alentando su rabia, saldría la tristeza y era necesario hacerlo.
Después de esto y de que siguiera negándose a realizar cualquier tipo de ejercicio durante la sesión, utilicé una vez más la contratransferencia:“creo que te sientes tremendamente herida por lo que pasó hace unos meses, creo que esa situación te hizo contactar con algo terrible que te pasó de pequeña y tengo la sensación de que te sientes traicionada por nosotros. Me llega tu dolor, pero también me llega la rabia que te genera la tristeza; te da rabia la tristeza que te da alejarte de nosotros, porque al mismo tiempo sientes que te hemos traicionado, y todo eso te hace sentir muy mal. Te hace sentir que no entiendes nada, que no entiendes qué es lo que va mal y que piensas que de nuevo eres tú el problema de todo esto; entonces es cuando piensas que quisieras que te dejaran en paz, quisieras irte pero no te dejamos y de nuevo te enfadas. Creo que no entiendes por qué ahora alguien se va a preocupar por ti y eso te desconcierta…no quieres que ahora te marquen límites que no entiendes cuando dices que nunca te los pusieron…” Con esta intervención le hablo directamente a su niña para que explote en sesión y podamos trabajar a nivel emocional (es importante tener en cuenta que si utilizamos técnicas dirigidas al estado del yo niño con estas pacientes no puede hacerse en las primeras fases del proceso, sí pudiendo realizarse con cuidado en fases más avanzadas del proceso, IGP Módulo de Técnicas de Intervención en Psicoterapia).
En esta sesión la paciente por fin después de meses “tragando” se permitió de nuevo gritar y golpear con todo su cuerpo expresando todo el dolor que había guardado. Era fundamental llevarla hasta este punto porque ambas sabíamos que de no hacerlo el riesgo era demasiado alto. Contar todo lo que le estaba pasando sin tener que explicar mucho verbalmente y sí poder hacerlo a través de su cuerpo, que era lo que estaba energetizado, le proporcionó una experiencia donde no sólo pudo explotar sino que además se sintió querida y respetada por hacerlo. El cariño y el apoyo que le transmitieron sus compañeras de grupo fue vital para llevar a cabo este trabajo.
¿TCA al servicio del TLP?
La inestabilidad generalizada por la que atraviesan estas pacientes junto con la falta de sensación de control en la que viven, hace que muchas encuentren en la autolesión y en los síntomas alimentarios el mecanismo con el que combatir dicha situación. La presencia de ambas conductas es frecuente en mujeres que han sufrido agresiones o abusos sexuales: el cuerpo se convierte en el objeto de su rabia, algo que despreciar o que hay que castigar, y en lo único que nadie excepto ellas pueden controlar. Como hemos visto esto les genera una sensación placentera aunque en ocasiones implique un daño físico. Recuerdo una paciente que había vivido abusos repetidos durante su infancia y que durante la adolescencia encontró en su cuerpo una vía de escape. Tenía algo a lo que prestarle atención, algo por lo que luchar y que a corto plazo tenía una recompensa: sus síntomas alimentarios iban a premiarla con la sensación de ser aceptada por los demás. Durante muchos años alguien había decidido sobre su cuerpo y ahora ella era capaz de controlarlo, nadie podía entrometerse en eso y ahora la dueña era ella. Llega un momento en el que el sentimiento de poder y la adrenalina que les genera vomitar o restringir ya no es efectivo, puesto que su problema no es la imagen que tienen de su cuerpo ni lo que opinan de su peso; así que algunas recurrirán de nuevo a la autolesión entrando en la espiral de restricción/vómito- autolesión y de nuevo síntomas alimentarios.
Otro ejemplo de cómo a veces el TCA está al servicio del TLP es cuando la paciente encuentra en los síntomas alimentarios una estrategia de “coping” para hacerle frente al vacío y a la información confusa que tienen sobre su forma de ser. El TCA les da una identidad concreta con la que además son capaces de controlar su entorno más directo que es el familiar, convirtiéndose en ocasiones la comida en moneda de cambio para los padres.
En ambos casos y en muchos otros, el TCA sería una cara más de su TLP que del mismo modo que la autolesión les ayuda a combatir puntualmente el malestar interior que tienen y al cual no saben hacer frente; por lo que, aunque se trabaja en un primer momento en la contención de los síntomas alimentarios, el trabajo real y profundo como hemos visto está a otro nivel.
Cuando el síntoma alimentario es una forma de autolesión, ¿se considera entonces un TCA?
Aunque pueda parecer evidente, una buena evaluación del caso al principio del proceso es necesaria para evitar confusiones en el diagnóstico. Aunque no soy muy partidaria de guiarme por etiquetas en el trabajo con mis pacientes (pues no me interesa tanto cómo se llama lo que les ocurre si no cómo funciona la paciente y para qué necesita sentirse así, etc) sí son útiles en determinados momentos de cara a la orientación diagnóstica y para un mejor entendimiento interprofesional.
Cuando te cuentan que vomitan a diario o que algunos días no comen, se podría dar por sentado que padecen anorexia o bulimia. Pueden vomitar para sentirse vacías tras el acto y así sentirse mejor en el camino hacia su objetivo de adelgazar, puede pasar horas comiendo hasta que el dolor se hace insoportable llegando a vomitar por rebosamiento, aunque normalmente lo hacen de forma intencionada porque les aterra subir de peso, o incluso permanecer en el que en ese momento se encuentren. Todo esto formaría parte de los llamados síntomas alimentarios constituyendo por criterios un diagnóstico concreto dentro de los TCA. Pero ¿y si lo que nos cuentan es que vomitan a diario incluso varias veces al día porque les alivia sentir el quemazón en la garganta?, ¿o que de vez en cuando restringen durante días y solo ingieren líquidos para sentir un dolor terrible de estómago? Es aquí donde quiero poner mi atención, pues cuando profundizas en ello, puede que no te cuenten que les preocupa su peso, si no que no soportan lo que pasa a su alrededor o dentro de ellas y que el dolor o la sensación de control con la autolesión les ayuda, que cuando vomitan se liberan de todo aquello que no se atreven a decir, de todo aquello que les aterra y les hace sufrir; algunos ejemplo que me he encontrado serían el caso de alguien que de forma planificada vomita muchas horas después de haber comido para que el esfuerzo de vomitar sea mayor y así sentir más daño en el estómago o en el esófago, o alguien que ingiere alimentos ácidos para sentir más irritación al vomitarlos. Te cuentan que solo así consiguen sentirse algo mejor aunque eso venga precedido de la necesidad de castigo. En este sentido no hablaría de un TCA ni tan siquiera de un síntoma alimentario (pues su propio nombre está enmarcado en un conjunto de trastornos caracterizados por la preocupación por la imagen y figura corporal) y sí de una autolesión propiamente dicha cuya finalidad es volver a un estado emocional más tolerable para ellas (es por ello que diferencio la autolesión, de los síntomas alimentarios a lo largo de todo el trabajo).
Por último me parece interesante reflejar el caso de una paciente que hizo que me planteara la pregunta de ¿y si lo que inicialmente valoramos como un síntoma alimentario tras una valoración en profundidad es más congruente con una conducta compulsiva fuera del diagnóstico de los TCA? Ella era una chica muy callada dentro de una familia con un padre ausente a lo largo de su vida pero muy autoritario en momentos puntuales y una madre evitadora de conflictos cuyo lema era “hay que seguir hacia delante y hay que poder con todo”. Llegó un momento en el que ella había aceptado esa situación de cara a los demás pero internamente no la soportaba; no tenía la fortaleza necesaria para sobrellevar lo que suponía enfrentarse a sus padres así que se refugió en los vómitos para expulsar toda su angustia. Al poco tiempo de comenzar su proceso, el darse cuenta de la funcionalidad de sus síntomas y el aislamiento familiar que le proporcionó el tratamiento, hizo que pudiera frenar abruptamente sus síntomas y que no tuviera ni la necesidad de recurrir a ellos mientras duró su ingreso y al poco tiempo del tratamiento pudo trabajar con sus niveles inferiores de funcionamiento desde donde la concepción del TCA no tenía cabida.
Concluyendo
Como comenté anteriormente, para mí ha sido todo un privilegio trabajar con estas pacientes y con muchas de las que no he podido hablar aquí. Ha sido un proceso de aprendizaje mutuo; compartir con ellas día a día su historia, ver cómo poco a poco se abren, se esfuerzan y se superan es algo que desde el primer momento me ha emocionado. La PHI me ha permitido ser más libre y que el contacto viniera solo y por necesidad. Descubrir que en ocasiones coger su mano sin pedirles que expliquen qué les pasa y que puedan llorar es suficiente, que sentarse en el suelo con ellas y jugar puede ser una de sus mejores terapias ese día, que un abrazo a veces es necesario para continuar de otro modo.
He hecho referencia en varias ocasiones a la importancia del vínculo terapéutico y es que desde mi experiencia solo a través de este se consigue un buen proceso. Da igual la técnica que queramos utilizar o lo buena que sea, sin un vínculo adecuado no será eficaz. Tener esto claro desde el principio ha sido el motor de mi trabajo con ellas, es lo que me ha permitido bajar a sus “profundidades” y que estuvieran dispuestas a mostrarlas. Un vínculo donde se sientan libres, respetadas y amadas nos ha posibilitado trabajar como hemos visto, a nivel emocional. Ha sido impactante a la vez que precioso algunos de estos momentos y me quedo con su cara de tranquilidad incluso felicidad al acabar estos ejercicios: una de ellas tras acabar de morder, gritar con una toalla y llorar, con una gran sonrisa dijo al grupo “chicas os aseguro que alguna vez en vuestra vida tenéis que probarlo esto”. Esa cara de felicidad y esa tranquilidad es su mejor recompensa.
Lista bibliográfica
Botella i García del Cid, L.& Grañó i Solé, N. (2008). La construcciónón del Apego, la Cohesión Diádica y la Comunicación en pacientes con Trastornos de la Conducta Alimentaria. Apuntes de Psicología, Vol (6), nº 2, 291-301.
Braga, C & Gonçalvez, S. ( 2014). Non-Suicidal Self Injury, Psychopathology and Attachment: A Study with University Students. Spanish Journal of Psychology, Vol 17, 1–7.
Castro, K., Kirchner, T., Planellas, I. (2013). Predicción de conducta autodestructiva en adolescentes mediante tipologías de afrontamiento. Universitas Psychologica, 13(1), 121-133
Chen, E.Y., Brown, M.Z., Harned, M.S. & Linehan, M.M. (2009). A comparison of borderline personality disorder with and without eating disorders. Psychiatry research, 30;170(1):86-90. doi: 10.1016/j.
Chías, M. Las emociones en las personalidades Borderline. Instituto Galene de Psicoterapia.
Evans, E., Hawton K., Rodham, K (2005). In what ways are adolescents who engage in self-harm or experience thoughts of self-harm different in terms of help-seeking, communication and coping strategies?. Journal of Adolescence 28, 573–587
Gormley B., & McNiel D. E. (2010). Adult attachment orientations, depressive symptoms, anger, and self- directed aggression by psychiatric patients. Cognitive Therapy Research, 34, 272–281
Instituto Galene de Psicoterapia, módulos del máster de Psicoterapia Humanista Integrativa.
Jeppson, J.E; Richards, P. S., Hardman, R. K, & Granley, H.M. (2003). Binge and purge processes in bulimia nervosa: A quialitative investigation. Eating Disorders, (11), 115-128.
Klonsky, E.D. (2007). Non-Suicidal Self-Injury: An Introduction. Journal of clinical psychology: in session, 63(11), 1039–1043.
Laye-Gindhu, A. & Schonert-Reichl, K. (2005). Non- suicidal self-harm among community adolescents: Understanding the “whats” and “whys” of self- harm. Journal of Youth and Adolescence, 34(5), 447-457.
López- Ibor, J. & Valdés, M (2002). Breviario DSM-IV-TR. Barcelona. Masson.
Mosquera, D (2004). Diamantes en bruto I. Madrid. Pléyades.es
Mosquera, D (2008). La autolesión: el lenguaje del dolor. Madrid. Pléyades, S.A.
Muehlenkamp J, J; Claes L; Havertape L; Plener P,L (2012). International prevalence of adolescent non-suicidal self-injury and deliberate self-harm. Child Adolescent Psychiatry Mental Health.; 6 :10.
Nader, A & Boheme (2003). Automutilación, ¿síntoma o síndrome?. Revisión de temas. Boletín Sociedad de Psiquiatría y Neurología de la Infancia y Ado lescencia Año 14, Ne1.
Roth, D.M., & Armstrong, J.G. (2006). Perceptions of control over eating disorder and social behaviors. International Journal of Eating Disorders (10), 3, 265-272.
Selby, E. A.; Bender, T. W.; Gordon, K.H.; Nock, K.; Joiner Jr., Thomas E. (2012) Non- suicidal self-injury (NSSI) disorder: A preliminary study. Personality Disorders: Theory, Research, and Treatment, 3(2), 167-175.
Villarroel G, J., Jerez C.S., Montenegro M. A., Montes A.,Igor M. M.,4 & Silva I.(2013).Conductas autolesivas no suicidas en la práctica clínica. Primera parte: conceptualización y diagnóstico Non suicidal self injuries in clinical practice. Revista Chilena de Neuro-psiquiatría. 51(1): 38-45
Walsh, B. W. (2006). Treating Self- injury. A practical guide. Recuperado de https://books.google.es/
Walsh, B (2007). Clinical Assessment of Self-Injury. A Practical Guide. Journal of Clinical Psychology: in session, 63(11), 1057–1068.
Bibliografía
Deiter, P.J., Nicholls, S.S. (2000). Self-Injury and Self Capacities: Assisting an Individual in Crisis. Journal of Clinical Psychology, 56(9), 1173–1191
Gothem, A.V., Mulders, D., Muris, M., Artz, A. & Egger, J (2012). Reduction of Self-injury and Improvement of Coping Behavior during Dialectical Behaviour Therapy (DBT) of Patients with Borderline Personality Disorder. International Journal of Psychology and Psychological Therapy, 12, 1, 21-34
Gratz, K.L. (2007). Targeting Emotion Dysregulation in the Treatment of Self-Injury. Journal of Clinical Psychology: in session, Vol. 63(11), 1091–1103
Selby, E.A., Franklin, J., Carson-wong, A., Rizvi, S.L. (2013). Emotional Cascades and Self-Injury: Investigating Instability of Rumination and Negative Emotion. Journal of Clinical Psychology. 69(12), 1213–1227
Stewart, I & Joines, V. (2007). AT hoy. Madrid. CCS
Victor, S.E., Klonsky, E.D. (2013). Daily Emotion in Non-Suicidal Self-Injury. Journal of Clinical Psychology, 70(4), 364–375
Walsh, B. (2006). New developments in understanding and treating self-injury. Extraído de http://www.sprc.org/sites/sprc.org/files/files/event_materials/discussion10.pdf





Me ha interesado mucho el planteamiento. La visión integradora del A.T, Gestalt i Humanismo. Incluso me gustaria profundizar en la biografia. Soy psicologo i también tengo una hija de 32 años diagnosticada de TLP. Me falta la visión desde la família, desde la maraña relacional con los padres y resto de familiars(hermanos, tios, nòvios…) Los padres también sufren y sienten que por más que hagan no salen del atolladero . La psicologia sistèmica tiene mucho que decir.
Hola Ricard, me alegro que te haya resultado interesante el planteamiento y gracias por compartir tu vivencia. Como bien dices, hay un sufrimiento importante por parte de los familiares y sobre todo de los padres que bajo mi punto de vista hay que tenerlos muy presentes en todo el proceso de terapia y trabajar con ellos. Te animo a que puedas profundizar en la bibliografía, pues me ayudó mucho en el desarrollo del tema y me resultó tremendamente interesante. Si necesitas sobre esto no dudes en ponerte en contacto conmigo para ver sinte lo puedo facilitar, pues puede resultarte difícil acceder a algunos artículos que no son de libre acceso en las bases de datos. Un saludo
Excelente aporte. Felicitaciones !
Muchas gracias Mónica, me alegro que te haya gustado, un saludo.